علت و درمان بد جوش خوردن استخوان
جوش خوردن استخوان یک فرآیند ضروری و اساسی برای بهبود و بازسازی استخوانهای شکسته است. این فرآیند جهت تعمیر استخوانهای آسیب دیده، تقویت کردن و بازگرداندن قدرت و عملکرد استخوان، و همچنین جلوگیری از عوارض مانند التهاب و عفونت کارآمد است. اما عوارض جوش نخوردن استخوان یا کج جوش خوردن استخوان چیست؟
در این مطلب از سایت کلنیک خانه درد قصد داریم باهم بررسی نماییم که چرا استخوان بد جوش میخورد و راهکار چیست؟
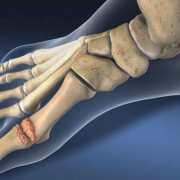
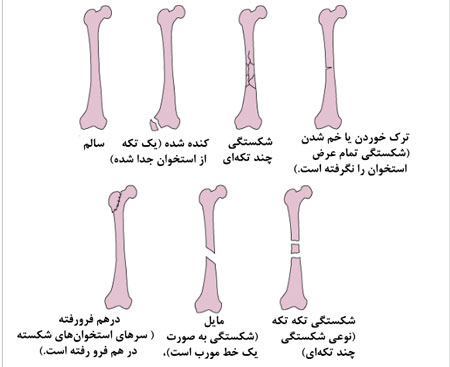
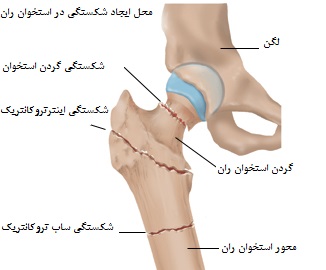
علت کج جوش خوردگی استخوان ها چیست؟
کج جوش خوردگی یا شکستگی استخوانها معمولا به عوامل زیر برمیگردد:
1. ضربه:
شکستگی استخوانها در نتیجه تصادفات، فعالیتهای ورزشی، یا ضربات مستقیم بر روی استخوانها اتفاق میافتد. مثلاً، شکستگی مهره ها میتواند به علت سقوط روی شانه یا ضربه در دیدگان ایجاد شود. در صورتی که ضربه شدیدی در حین ترمیم رخ دهد روند جوش خوردن مختل می شود.
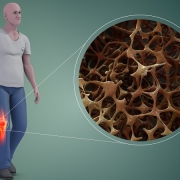
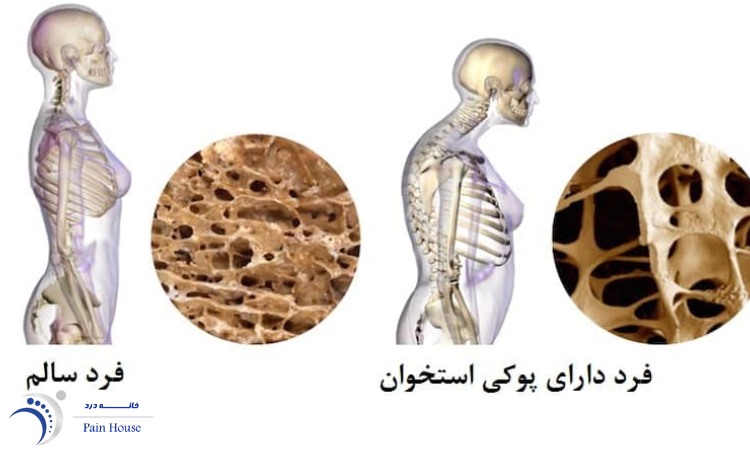
2. ضعف استخوان:
استخوانها ممکن است به علت بیماریهایی مانند اوستئوپروز (osteoporosis) که باعث کاهش چگالی استخوانها میشود، آسیب پذیرتر شوند و به راحتی ترمیم نشوند.
3. فشار مکرر:
فعالیتهای ورزشی یا فعالیتهای روزمره که منجر به فشار مکرر بر روی استخوانها میشوند، میتوانند در بد جوش خوردگی استخوانها نقش داشته باشند، به ویژه اگر بر روی یک نقطه خاص از استخوان به شکل مکرر فشار وارد شود.
4. بیماریهای آسیب زا:
برخی از بیماریهایی مانند سرطان استخوانها، عفونتهای استخوانی و بیماریهای تحلیلی میتوانند به ضعف و کج جوش خوردن استخوان منجر شوند.
5. فعالیتهای ورزشی نادرست:
انجام حرکات و ورزشهایی بدون استفاده از تکنیکهای صحیح، نگهداری از وضعیت فیزیکی مناسب و استفاده از تجهیزات ایمنی مناسب، میتواند خطر کج جوش خوردن استخوانها را افزایش دهد.
اگر به هر دلیلی فکر میکنید شکستگی استخوانی دارید، بهتر است به یک پزشک فوق تخصص ارتوپدی مراجعه کنید تا تشخیص دقیق و درمان مناسب انجام شود.
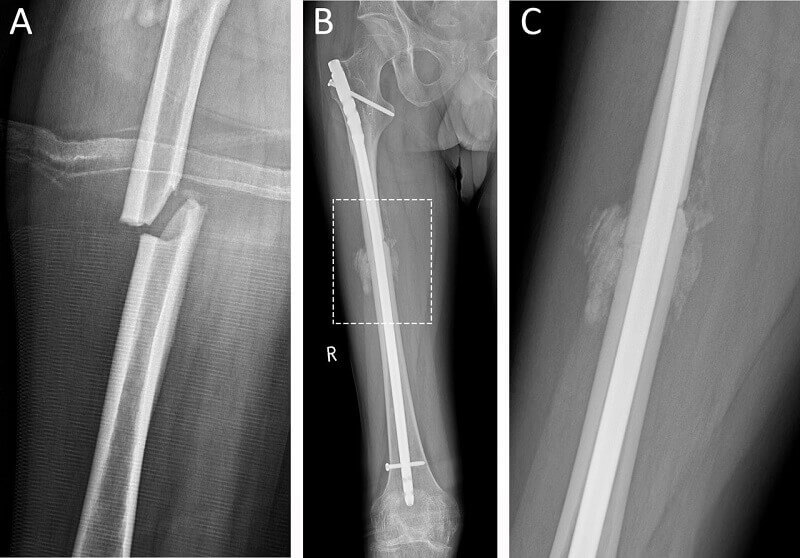
علائم جوش نخوردن استخوان

علائم جوش نخوردن استخوان
علائم عدم جوش خوردن استخوان ممکن است شامل موارد زیر باشد:
1. درد مزمن:
افزایش درد در محل شکستگی استخوان به مرور زمان میتواند نشانه عدم جوش خوردن استخوان باشد.
2. تورم و قرمزی:
وجود تورم، قرمزی و گرمی در اطراف منطقه شکستگی نشاندهنده واکنش التهابی و عدم جوش خوردن استخوان میباشد.
3. حرکت محدود:
اگر توانایی حرکت در منطقه شکسته شده کاهش یابد یا اصلاً نتوانید حرکتی انجام دهید، این ممکن است به عدم جوش خوردن استخوان اشاره داشته باشد.
4. افزایش گرمای بدن:
در بعضی موارد، عدم جوش خوردن استخوان میتواند باعث افزایش دمای بدن شود.
5. تشدید درد با فعالیت:
اگر درد شما بیشتر شود وقتی که فعالیتی انجام میدهید، ممکن است این نشانه ناتوانی استخوان در جوش خوردن صحیح باشد.
در صورتی که از علائمی که ذکر شد رنج میبرید، بهتر است به پزشک مراجعه کنید تا تشخیص دقیقی بگیرید. درمان مناسب از جمله فیزیوتراپی، استفاده از آب بندی و در برخی موارد جراحی ممکن است برای جوش خوردن استخوان مفید باشد.
آیا کج جوش خوردن استخوان خطر دارد؟
کج جوش خوردن استخوان یا عدم جوش خوردن صحیح استخوان (Nonunion) یک مشکل جدی و پیچیده است که ممکن است به عوامل مختلفی برمیگردد و ممکن است تاثیرات منفی بر روی عملکرد استخوان و حرکت فرد داشته باشد. در زیر برخی از خطرات عدم جوش خوردن استخوان آورده شده است:
1. ضعف و ناتوانی استخوان:
استخوان که نتواند به صورت صحیح جوش خورده و به شکل قوی و سالم ترمیم شود، ممکن است باعث ضعف و ناتوانی در استخوان شود که میتواند منجر به کاهش توانایی حرکت و فعالیت فرد شود.
2. درد مزمن:
عدم جوش خوردن استخوان میتواند منجر به درد مزمن در منطقه مورد نظر شود که ممکن است زندگی روزمره فرد را تحت تاثیر قرار دهد.
3. نیاز به جراحی تکمیلی:
در مواردی که استخوان به درستی نجوشیده باشد، ممکن است نیاز به جراحی تکمیلی و فرآیندهای پیچیدهتر برای تعمیر استخوان وجود داشته باشد.
4. عوارض فیزیکی و روانی:
عدم جوش خوردن استخوان میتواند به عوارض فیزیکی و روانی منجر شود که استقلال و کیفیت زندگی فرد را تحت تاثیر قرار دهد.
بهترین راه برای پیشگیری از خطرات عدم جوش خوردن استخوان، پیروی دقیق از دستورات پزشک، مراقبتهای مناسب پس از شکستگی، انجام فیزیوتراپی و رعایت رژیم غذایی مناسب است. در صورتی که احساس مشکل یا علائم نگرانکننده دیگر دارید، حتماً به پزشک مراجعه کنید.
همچنین خواندن مقاله برای جوش خوردن استخوان چی بخوریم؟ را به شما توصیه می کنیم.
چگونه بفهمم استخوان شکسته جوش خورده است؟
برای فهمیدن اینکه آیا استخوان شکسته جوش خورده یا نه، معمولاً نیاز مراجعه به پزشک و انجام ارزیابیهایازم دارید. اما در کل برخی از علائم و نشانههایی که ممکن است بیانگر جوش خوردن استخوان باشند عبارتند از:
1. درد کاهش یافته: اگر درد شدید شکستگی از بین رفته و کاهش یافته باشد، این ممکن است نشانه جوش خوردن استخوان باشد.
2. حرکت و استحکام بهتر: استخوان که جوش خورده باشد، معمولاً توانایی حرکت بهتر و استحکام بیشتری را نشان میدهد.
3. تشدید قدرت: استخوانهایی که جوش خوردهاند، معمولاً در مقایسه با استخوانهای نجوشیده قدرت بیشتری دارند.
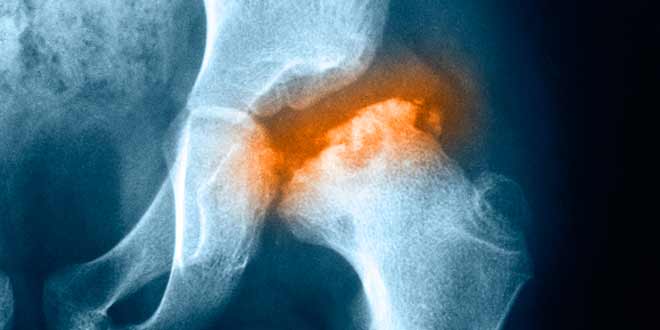
4. تصویربرداری پزشکی: برای تأیید جوش خوردن استخوان، پزشک ممکن است از روشهای تصویربرداری مانند اشعه ایکس یا اسکن CT استفاده کند.
5. نظارت پزشک: پزشک با مشاهده و بررسی استخوان شکسته و روند تشکیل استخوان جدید، میتواند نظر خود را درباره جوش خوردن استخوان ارائه کند.
در هر صورت، برای تشخیص صحیح و اطمینانی درباره جوش خوردن استخوان، توصیه میشود که به پزشک مراجعه کرده و بر اساس نظر او، اقدامات لازم را انجام دهید.
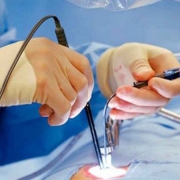
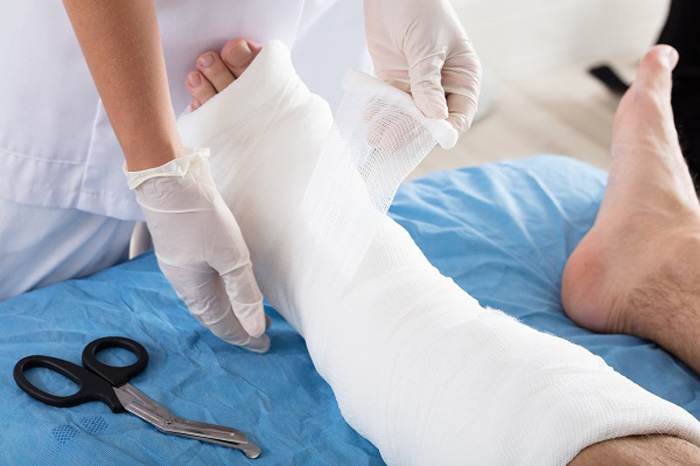
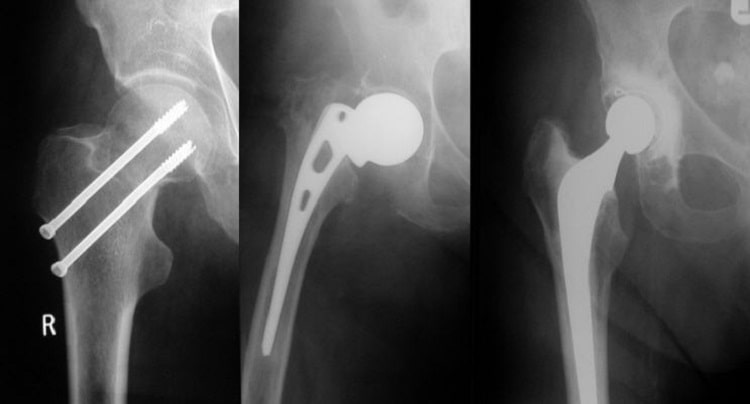
درمان استخوان جوش نخورده چگونه است؟
درمان کج جوش خوردن استخوان
درمان استخوانی که جوش نخورده است، یا به عبارت دیگر عدم جوش خوردن استخوان، میتواند بستگی به میزان و نوع شکستگی، محل شکستگی، وضعیت عمومی بیمار و سایر عوامل داشته باشد. در اینجا چند روش و راهکار برای درمان استخوانی جوش نخورده ذکر میشود:
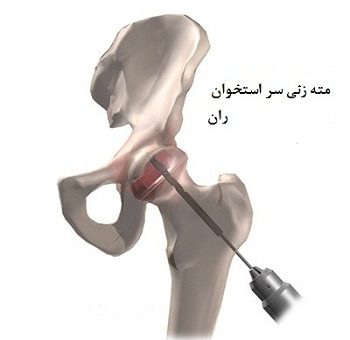
1. جراحی:
بسته به شرایط، ممکن است نیاز به جراحی داشته باشید تا استخوان مورد تخریب را تعمیر کنید و امکان جوش خوردن آن را ایجاد کنید.
2. استفاده از دستگاههای تقویت استخوان:
پزشک ممکن است به شما دستور دهد تا از دستگاههای تقویت استخوان یا دستگاههای الکترومغناطیسی برای تسهیل فرآیند جوش خوردن استخوان استفاده کنید.
3. استفاده از مواد ترمیمی:
پزشک ممکن است مواد ترمیمی مانند پلاتین یا بندهای مصنوعی را به منظور تسریع در فرآیند جوش خوردن استخوان استفاده کند.
4. فیزیوتراپی:
فیزیوتراپی و تمرینات تقویتی ممکن است در تقویت استخوان و بهبود حالت عمومی استخوان تاثیرگذار باشند.
5. تغذیه مناسب:
تغذیه مناسب حاوی مواد غذایی حیاتی مانند کلسیم و ویتامین D میتواند در فرآیند تقویت و جوش خوردن استخوان مفید باشد.
لطفاً توجه داشته باشید که هر درمان باید توسط یک پزشک متخصص انجام شود و برنامه درمانی به صورت شخصی سازی شده باشد.
6. بی حرکتی:
در برخی موارد، ممکن است با بی حرکت نگه داشتن استخوان شکسته به مدت طولانی تری با استفاده از گچ، آتل یا بریس، بتوان جوش خوردن آن را تحریک کرد.
7. تحریک استخوان:
روش های مختلفی برای تحریک استخوان سازی در محل شکستگی وجود دارد، از جمله:
- تحریک الکتریکی استخوان (BES): در این روش، از جریان های الکتریکی کم ولتاژ برای تحریک سلول های استخوانی به رشد و ترمیم استفاده می شود.
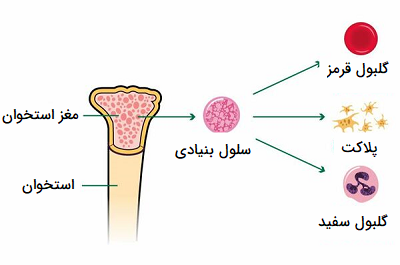
- تزریق سلول های بنیادی: سلول های بنیادی می توانند به محل شکستگی تزریق شوند تا به رشد استخوان جدید کمک کنند.
- پیوند استخوان: در این روش، تکه ای از استخوان از قسمت دیگری از بدن بیمار یا از یک اهداکننده گرفته می شود و در محل شکستگی پیوند زده می شود.
سوالات متداول در خصوص جوش نخوردن استخوان
مدت زمان جوش خوردن استخوان چقدر است؟
مدت زمانی که برای جوش خوردن یک استخوان معمولاً نیاز است، بستگی به عوامل مختلفی دارد از جمله نوع و موقعیت شکستگی، سن و وضعبیت فیزیکی فرد، نحوه درمان و مراقبت پس از شکستگی و… میباشد. در حالی که برخی استخوانها به سرعت میتوانند جوش خورده و به حالت اولیه برگردند، در برخی موارد ممکن است مدت زمان بیشتری نیاز باشد.
عموماً، جوش خوردن یک شکستگی ساده استخوانی میتواند در اغلب موارد حدود 6 تا 8 هفته زمان ببرد. اما در موارد شکستگیهای پیچیده، دیابت، استخوانهای خوب جوش نخورده یا برخی عوامل دیگر، زمان لازم برای جوش خوردن استخوان ممکن است بیشتر باشد.
در هر صورت، مهمترین نکته این است که پس از شکستگی، حتماً دستورات پزشک خود را رعایت کنید و به مراقبتها و درمانهای تعیین شده متعهد بمانید تا بهبودی سریعتر و بهتری را تجربه کنید.
بهترین معجون جوش خوردن استخوان چیست؟
معجونهای طبیعی و سنتی میتوانند بهبود جوش خوردن استخوان را تسریع کنند. یکی از بهترین معجونها برای جوش خوردن استخوان شامل ترکیباتی مانند زنجبیل، زعفران، دارچین، زیره، عسل و نارنج است. زنجبیل و دارچین به خاطر خواص ضد التهابی و آنتیاکسیدانیشان میتوانند به تسهیل فرآیند التیام و جوش خوردن استخوان کمک کنند.
زعفران نیز به خاطر خواص ضد التهابی و آرامشبخش خود میتواند در تسکین درد و سرعت بخشیدن به فرآیند جوش خوردن استخوان مؤثر باشد. این ترکیبات را میتوان در قالب معجون مصرف نمود.
چرا استخوان دیر جوش میخورد؟
دیر جوش خوردن استخوان ممکن است به دلایل مختلفی مربوط با شرایط بیماری یا عوامل زیستی و محیطی باشد. این مسئله معمولاً به عواملی مانند نحوه تغذیه، وضعیت عمومی بیمار، وجود عفونت، کاهش عرضه عناصر تغذیهای موردنیاز برای ترمیم استخوان، و همچنین وجود بیماریهای خاص یا مشکلات مرتبط با قند خون مرتبط باشد. از این رو، برنامههای تغذیهای مناسب، درمان عفونتها، و مراقبتهای پزشکی مناسب میتواند به تسریع جوش خوردن استخوان کمک کند.
آیا درد استخوان نشان از جوش نخوردن آن است؟
بله، درد در استخوان ممکن است نشانهای از جوش نخوردن آن باشد. وقتی یک استخوان شکسته یا آسیب دیده و جوش نمیخورد، فرآیند ترمیم استخوان ممکن است تاخیر بیفتد یا بهطور ناکام تکمیل شود که میتواند منجر به درد و عدم بهبود موضوع شود.
این درد معمولاً ناشی از فرآیند التهاب و نقص در ترمیم استخوان است. لذا در صورت وجود درد مستمر در استخوان، مشاوره با پزشک متخصص ارتوپدی توصیه میشود تا علت درد بررسی شود و درمان مناسب اعمال گردد.
آیا تغدیه در جوش خوردن استخوان موثر است؟
بله، تغذیه مناسب نقش مهمی در فرآیند جوش خوردن استخوان ایفا میکند. مواد غذایی حاوی پروتئین، ویتامین D، کلسیم، منیزیم و دیگر عناصر مغذی اساسی برای تقویت استخوان و تسهیل جوش خوردن بازی مهمی دارند.
پروتئین برای تولید ملافین استخوانی ضروری است، ویتامین D برای جذب کلسیم و منیزیم مفید است و کلسیم و منیزیم برای ساختار استخوانی قوی و سالم اساسی هستند. بنابراین، تغذیه مناسب بهبود جوش خوردن استخوان را تسریع میکند.