علل، علائم و درمان شکستگی استخوان دنبالچه
یکی از آسیب هایی که ممکن است برخی از افراد در طول زندگی خود با آن روبرو شوند مربوط به شکستگی استخوان دنبالچه می باشد. اگرچه این شکستگی چندان شایع نیست، اما در صورت بروز می تواند بسیار دردناک باشد.
در این مطلب از سایت کلینیک خانه درد قصد داریم بررسی نماییم که آناتومی دنبالچه به صورت است، دلایل و علائم شکستگی چیست و در صورت آسیب چگونه می توان آن را درمان کرد. بنابراین اگر شما یا یکی از نزدیکانتان به این آسیب دچار شده اید و می خواهید اطلاعات بیشتری در مورد آن به دست آورید توصیه می کنیم حتما تا انتها همراه ما باشید.
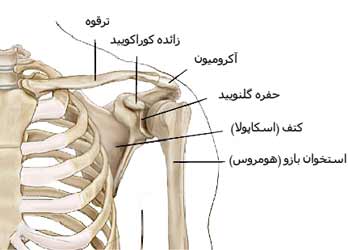
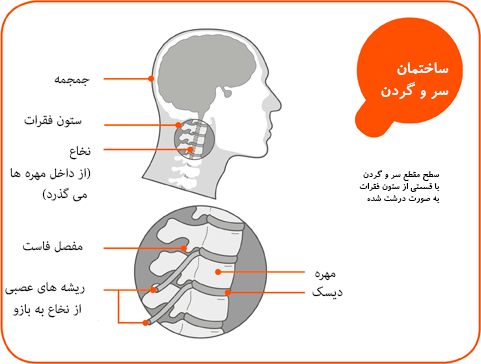
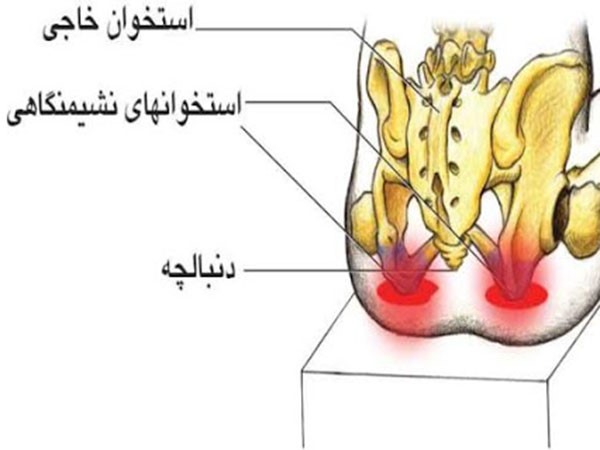
آناتومی دنبالچه
آناتومی دنبالچه
دنبالچه استخوانی مثلثی است که از سه تا پنج بخش تشکیل شده است: اولین و بزرگترین این بخش های مهره ای با استخوان خاجی مفصل می شود. سه بخش آخر از نظر اندازه کاهش می یابد و معمولاً یک تکه استخوان را تشکیل می دهند. سطح قدامی سه شیار عرضی را نشان می دهد که خطوط همجوشی این بخش ها را نشان می دهد. به سطح قدامی، رباطهای ساکروکوکسیژیال قدامی و رشتههای عضله لواتور آنی متصل شدهاند.
در دو طرف سطح خلفی، قرنیه دنبالچه ای قرار دارد که با قرنیه ساکروم مفصل می شود و سوراخ خاجی خلفی را تشکیل می دهد که توسط بخش خلفی عصب پنجم خاجی اشغال شده است. لبه جانبی صاف اولین بخش دنبالچه بالا می رود تا به مرز مشابه آخرین مهره خاجی بپیوندد و در نتیجه پنجمین سوراخ خاجی قدامی را تکمیل می کند که بخش قدامی عصب پنجم خاجی را در خود جای می دهد.
مرزهای جانبی دنبالچه بسیار نازک هستند و اتصالاتی به رباط های ساکروسیاتیک و اتصالات عضلات دنبالچه قدامی رباط ها و رشته های گلوتئوس ماکسیموس در خلف رباط ها ایجاد می کند. تاندون عضله iliococcygeus به نوک دنبالچه متصل می شود و از راست روده محافظت می کند و از طریق دنبالچه از آن حمایت می کند.
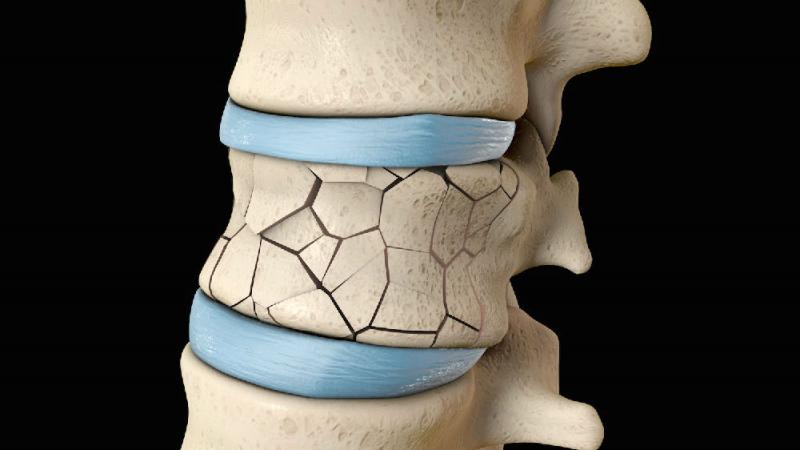
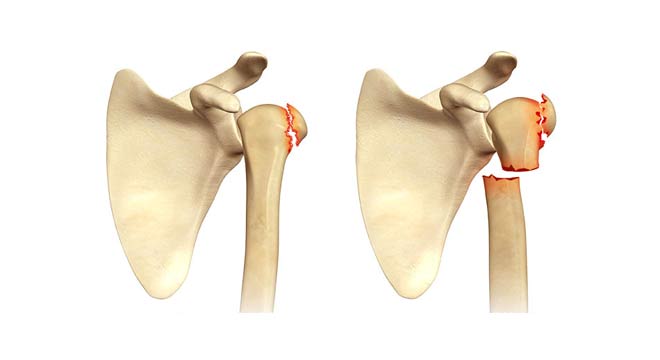
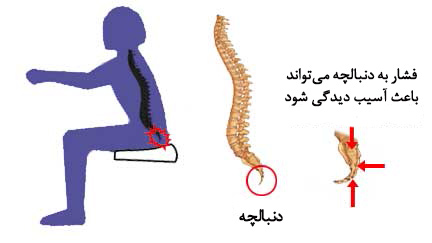
علت های شکستگی دنبالچه
علت شکستگی دنبالچه
آسیب های خارجی که باعث شکستگی می شود معمولاً به دلیل افتادن از عقب روی باسن، مثلاً افتادن از پله ها روی استخوان دنبالچه، یا ضربه ای که مستقیماً به دنبالچه وارد می شود، رخ می دهد.
محل دنبالچه آن را به ویژه در معرض آسیب های داخلی، از جمله شکستگی، در هنگام زایمان، به ویژه در هنگام زایمان سخت یا با ابزار، قرار می دهد که در این شرایط برای درمان باید نزد فوق تخصص ستون فقرات مراجعه کنید.
شکستگی همچنین می تواند در اثر نشستن مکرر یا طولانی مدت روی سطوح سخت، باریک یا ناراحت کننده، به ویژه در افراد مبتلا به استخوان های ضعیف یا پوکی استخوان رخ دهد.
عوامل خطر عبارتند از:
- داشتن یک مشکل سلامتی که ممکن است منجر به زمین خوردن شود، مانند عضلات ضعیف
- داشتن یک مشکل سلامتی که ممکن است باعث ضعیف شدن استخوان ها شود، مانند پوکی استخوان
- انجام ورزش های تماسی، مانند هاکی
علائم آسیب استخوان دنبالچه
- درد و حساسیت موضعی شدید ممکن است در ناحیه دنبالچه احساس شود.
- اگر آسیب ضربه ای باشد، ممکن است کبودی در این ناحیه قابل مشاهده باشد.
- درد به طور کلی هنگام نشستن برای مدت طولانی یا با فشار مستقیم به ناحیه دنبالچه بدتر می شود.
- حرکات روده و زور زدن اغلب دردناک است.
- برخی از زنان ممکن است در حین مقاربت دچار درد شوند.
همچنین بخوانید: درمان درد دنبالچه با روش های خانگی و دارویی
جراحی برای شکستگی دنبالچه
طول درمان شکستگی دنبالچه
شکستگی به زمان نیاز دارد تا خود به خود بهبود یابد. روند درمان می تواند هشت تا دوازده هفته طول بکشد که در این میان دارو می تواند به کاهش درد و تورم کمک کند.
جراحی برای این آسیب نادر است. ممکن است زمانی که تمام گزینه های دیگر امتحان شده اند، این کار برای برداشتن دنبالچه انجام شود. جراحی ترمیم دنبالچه ممکن است برای شکستگی های پیچیده شامل آسیب بافت اطراف یا شکستگی های مرکب که در آن استخوان ممکن است از طریق پوست بشکند، نشان داده شود که البته این این موارد نادر هستند.
جراحی برداشتن دنبالچه میتواند درمانی برای دنبالچه صدمه دیده باشد، اما اغلب برای بیماران مبتلا به درد مزمن طولانی مدت دنبالچه استفاده میشود.
درمان های اولیه پس از آسیب
- بالشتک های گوه ای شکل اصلاح شده (بالشتک های دنبالچه ای) می توانند فشار روی دنبالچه را در حالی که بیمار نشسته است کاهش دهند.
- آموزش بیماران برای ایجاد وضعیت نشستن مناسب تضمین می کند که وزن از طریق توبروزیت های ایسکیال توزیع می شود، بنابراین فشار انتقالی از طریق دنبالچه کاهش می یابد.
- اصلاح فعالیت های اصلاح شده زندگی روزمره ، به ویژه: تکنیک خوابیدن به پهلو، خزیدن برای داخل و خارج شدن از رختخواب، حالت قرار گیری برای استراحت، اجتناب از تکنیک های خم شدن به جلو برای بلند کردن
- اعمال گرما و سرما بر روی محل درد
- ورزش هایی که باعث کشش رباط ها و تقویت ماهیچه های حمایت کننده از ستون فقرات می شود، مثل تمرینات کف لگن
درمان دنبالچه شکسته
درمان محافظه کارانه برای شکستگی دنبالچه با هدف تسکین علائم در حین بهبودی استخوان است. پزشک ممکن است چندین راه را برای کاهش التهاب و درد توصیه کند، از جمله:
تثبیت موقعیت. هنگام نشستن به جلو خم شوید تا وزن بیشتری روی پاهایتان پخش شود. همچنین استفاده از کوسن های نرم را امتحان کنید. زمانی که به پشت دراز کشیده اید، بالش هایی را زیر پاهای خود قرار دهید. هنگامی که در رختخواب به پهلو دراز می کشید، برای راحتی می توان یک بالش بین پاها قرار داد. هر یک از این اقدامات باید فشار روی دنبالچه را کاهش دهد.
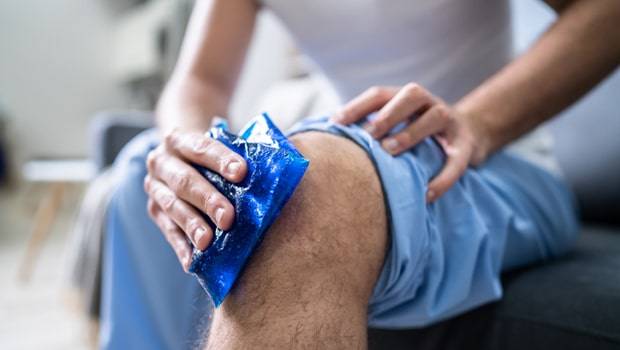
یخ. برای چند روز اول، یک کیسه یخ پیچیده شده در حوله را می توان روی ناحیه قرار داد تا تورم کاهش یابد. این کار را باید 3 تا 4 بار در روز و هر بار به مدت 15 تا 20 دقیقه انجام دهید تا تورم کاهش یابد.
حرارت. حمام گرم، پد گرمکننده، پتوی برقی یا سایر منابع گرمایی ممکن است به کاهش درد کمک کند.
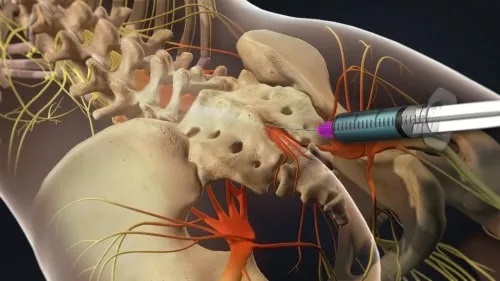
داروها پزشک شما تزریق ضد التهاب و یا استروئید را برای کمک به کاهش درد و همچنین نرم کننده های مدفوع برای یبوست توصیه می کند.
فیزیوتراپی و کاردرمانی. پزشک شما ممکن است درمان توانبخشی و یا درمان های تخصصی را برای کمک به روند بهبودی پیشنهاد دهد.
کلام آخر
در این مقاله تلاش کردیم تا شما را با شکستگی استخوان دنبالچه و جزئیات مربوط به آن آشنا کنیم؛ امیدواریم که این مطلب برای شما مفید بوده باشد، در صورت داشتن هرگونه سوال در این زمینه در بخش نظرات برای ما بیان کنید.